Обзор
Аутоиммунный панкреатит — это хроническое воспаление, вызванное атакой иммунной системы организма на поджелудочную железу. Аутоиммунный панкреатит отвечает на стероидную терапию. В настоящее время выделяют два подтипа аутоиммунного панкреатита: тип 1 и тип 2.
Аутоиммунный панкреатит типа 1 также называется панкреатитом, связанным с IgG4, и является частью заболевания, называемого заболеванием, связанным с IgG4 (IgG4-RD), которое часто поражает несколько органов, включая поджелудочную железу, желчные протоки в печени, слюнные железы, почки и лимфатические узлы. .
Аутоиммунный панкреатит 2 типа, также называемый идиопатическим протоковым панкреатитом, по-видимому, поражает только поджелудочную железу, хотя примерно у трети людей с аутоиммунным панкреатитом 2 типа есть сопутствующие воспалительные заболевания кишечника.
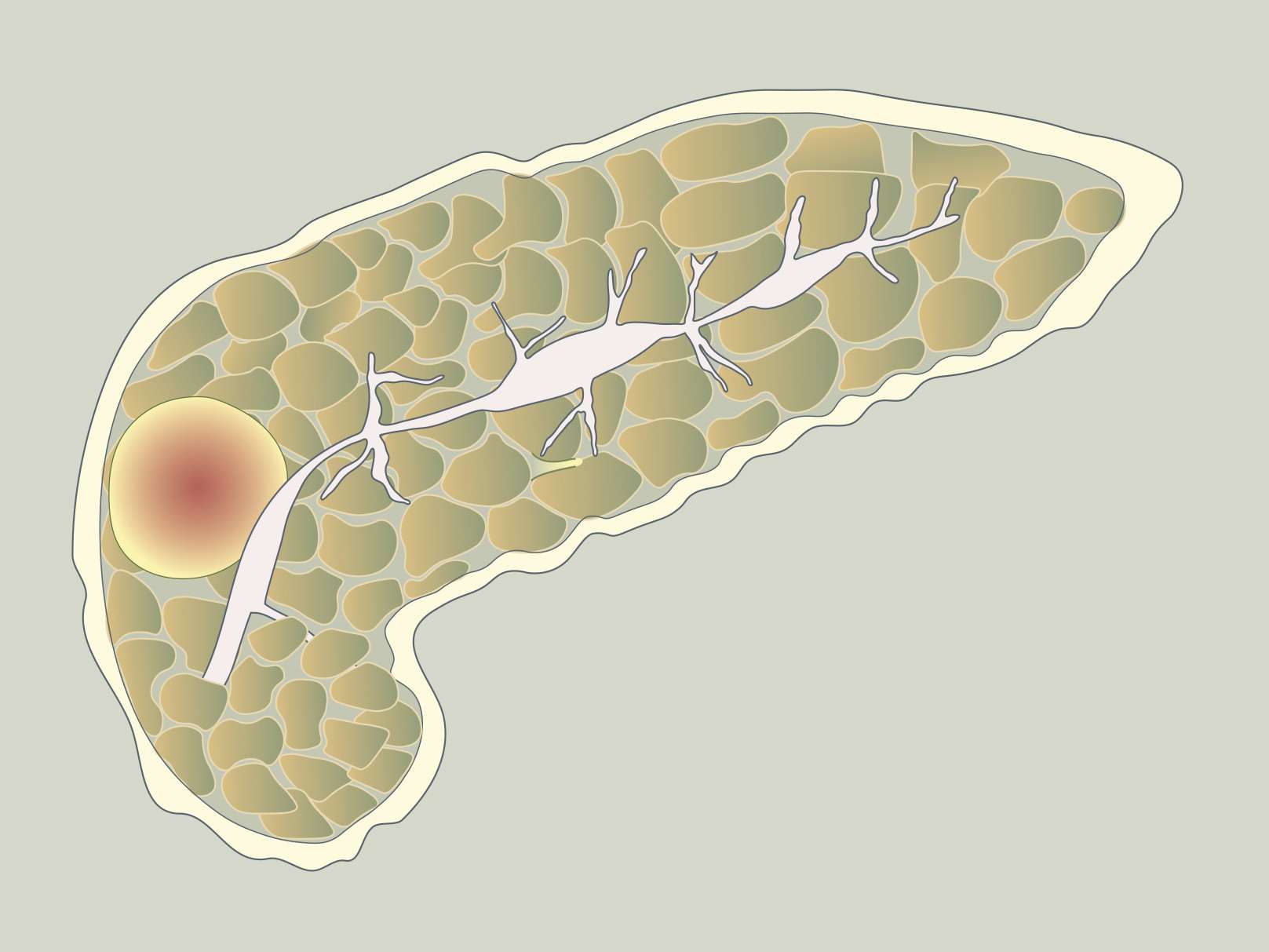
Аутоиммунный панкреатит — редкое, недавно выявленное заболевание, которое может быть ошибочно диагностировано как рак поджелудочной железы. Эти два заболевания имеют схожие признаки и симптомы, но очень разные методы лечения, поэтому очень важно отличать одно от другого.
Симптомы аутоиммунного панкреатита
Аутоиммунный панкреатит трудно диагностировать. Часто аутоиммунный панкреатит не вызывает никаких симптомов. Если аутоиммунный панкреатит вызывает симптомы, его симптомы аналогичны симптомам рака поджелудочной железы.
Симптомами рака поджелудочной железы являются:
- Темная моча
- Бледный стул или стул, плавающий в унитазе
- Желтая кожа и глаза
- Боль в верхней части живота или средней части спины
- Тошнота и рвота
- Слабость или крайняя усталость
- Потеря аппетита или чувство сытости
- Потеря веса по неизвестной причине
Наиболее частым признаком аутоиммунного панкреатита, присутствующим примерно у 80% людей, является безболезненная желтуха, вызванная закупоркой желчных протоков. Аутоиммунный панкреатит также может вызывать потерю веса. Многие люди с аутоиммунным панкреатитом имеют новообразования в поджелудочной железе и других органах, которые могут быть ошибочно приняты за рак.
Другие различия между типом 1 и типом 2 аутоиммунного панкреатита:
- При аутоиммунном панкреатите 1 типа болезнь может поражать и другие органы помимо поджелудочной железы. Аутоиммунный панкреатит 2 типа поражает только поджелудочную железу, хотя заболевание связано с другим аутоиммунным заболеванием — воспалительным заболеванием кишечника.
- Аутоиммунный панкреатит типа 1 быстро реагирует на лечение стероидами.
- При прекращении лечения аутоиммунный панкреатит 1 типа может рецидивировать.
Когда нужно обратиться к врачу?
Аутоиммунный панкреатит часто не вызывает никаких симптомов. Однако обратитесь к врачу, если вы испытываете необъяснимую потерю веса, боль в животе, желтуху или другие признаки и симптомы, которые вас беспокоят.
Причины аутоиммунного панкреатита
Врачи не знают, что вызывает аутоиммунный панкреатит, но, как и при других аутоиммунных заболеваниях, иммунная система организма атакует здоровые ткани организма.
Факторы риска
Люди с аутоиммунным панкреатитом 1 типа часто:
- старше 60 лет
- Мужчины
Люди с аутоиммунным панкреатитом 2 типа:
- Часто старше 40 лет (на одно или два десятилетия моложе, чем люди с типом 1)
- С большей вероятностью имеют воспалительные заболевания кишечника, такие как язвенный колит
Осложнения аутоиммунного панкреатита
Аутоиммунный панкреатит может вызывать различные осложнения.
- Панкреатическая недостаточность. Аутоиммунный панкреатит может повлиять на способность вашей поджелудочной железы вырабатывать достаточное количество ферментов. Признаки и симптомы могут включать диарею, потерю веса, метаболическое заболевание костей и дефицит витаминов или минералов.
- Сахарный диабет. Поскольку поджелудочная железа является органом, вырабатывающим инсулин, ее повреждение может вызвать диабет, и вам может потребоваться лечение пероральными препаратами или инсулином.
- Кальцинаты или камни поджелудочной железы.
Лечение аутоиммунного панкреатита, например длительное употребление стероидов, также может вызывать осложнения. Однако даже с этими осложнениями люди, проходящие лечение от аутоиммунного панкреатита, имеют нормальную продолжительность жизни.
Связь между аутоиммунным панкреатитом и раком поджелудочной железы не установлена.
Диагностика аутоиммунного панкреатита
Аутоиммунный панкреатит трудно диагностировать, потому что его признаки и симптомы очень похожи на симптомы рака поджелудочной железы. Тем не менее, точный диагноз чрезвычайно важен.
Люди с аутоиммунным панкреатитом, как правило, имеют общее увеличение поджелудочной железы, но у них также может быть новообразование в поджелудочной железе. Чтобы точно поставить диагноз и определить тип аутоиммунного панкреатита, необходимы анализы крови и визуализирующие исследования.
Тесты для диагностики аутоиммунного панкреатита
Ни один тест или характерный признак не идентифицируют аутоиммунный панкреатит. До недавнего времени различные диагностические подходы во всем мире усложняли диагностику. Иногда операция необходима для исключения рака поджелудочной железы.
Конкретные тесты могут включать:
- Имиджевые тесты. Тесты вашей поджелудочной железы и других органов могут включать КТ, МРТ, эндоскопическое ультразвуковое исследование и эндоскопическую ретроградную холангиопанкреатографию.
-
Анализы крови. Вас проверят на повышенный уровень иммуноглобулина IgG4, вырабатываемого вашей иммунной системой. Люди с аутоиммунным панкреатитом 1 типа, но не с аутоиммунным панкреатитом 2 типа, будут иметь сильно повышенный уровень IgG4 в крови.
Однако положительный тест не обязательно означает, что у вас есть это заболевание. Небольшое количество людей, у которых нет аутоиммунного панкреатита, в том числе с раком поджелудочной железы, также имеют высокий уровень IgG4 в крови.
-
Эндоскопическая пункционная биопсия. В этом тесте патологоанатомы анализируют образец ткани поджелудочной железы в лаборатории. Аутоиммунный панкреатит имеет характерный внешний вид, который легко распознается под микроскопом. Врачи вводят небольшую трубку (эндоскоп) через рот в желудок и под контролем УЗИ удаляют часть ткани поджелудочной железы с помощью специальной иглы.
Задача состоит в том, чтобы получить образец ткани, достаточно большой для анализа, а не просто несколько клеток. Эта процедура не является широко доступной, и результаты могут быть неокончательными.
- Испытание стероидами. Поскольку аутоиммунный панкреатит является единственным заболеванием поджелудочной железы, которое, как известно, реагирует на стероиды, врачи иногда используют пробный курс этого препарата для подтверждения диагноза. Ответ на кортикостероиды оценивают по КТ и улучшению уровня IgG4 в сыворотке.
Лечение аутоиммунного панкреатита
- Билиарное стентирование. Перед началом приема лекарств иногда врачи вставляют трубку для дренирования желчных протоков (билиарное стентирование) людям с симптомами механической желтухи. Однако часто желтуха улучшается только при лечении стероидами. Иногда рекомендуется дренирование, если диагноз неясен.
- Стероиды. Симптомы аутоиммунного панкреатита часто улучшаются после короткого курса преднизолона или преднизолона. Многие люди реагируют быстро, даже драматично. Иногда люди выздоравливают без какого-либо лечения.
-
Иммунодепрессанты и иммуномодуляторы. Примерно в 30-50% случаев аутоиммунный панкреатит возвращается, что требует дополнительного лечения, иногда длительного. Чтобы помочь уменьшить серьезные побочные эффекты, связанные с длительным использованием стероидов, врачи часто добавляют к лечению препараты, которые подавляют или модифицируют иммунную систему, иногда называемые стероидсберегающими препаратами. Вы можете полностью отказаться от приема стероидов.
Иммунодепрессанты и иммуномодуляторы включают меркаптопурин (пуринетол, пуриксан), азатиоприн (имуран, азасан) и ритуксимаб (ритуксан). В целом, эти препараты использовались в небольших выборочных группах, и их долгосрочные преимущества все еще изучаются.
- Лечение панкреатической недостаточности. Если у вас недостаточно ферментов поджелудочной железы, вам могут потребоваться дополнительные ферменты. Если вам нужны добавки, ваш врач назначит ферменты поджелудочной железы (Креон, Виокаче, Панкреазе, Зенпеп, Перцие). Безрецептурные версии этих препаратов не регулируются Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов.
- Лечение диабета. Если у вас диабет, вам потребуется соответствующее лечение.
- Мониторинг поражения других органов. Аутоиммунный панкреатит 1 типа часто связан с поражением других органов, включая увеличение лимфатических узлов и слюнных желез, рубцевание желчных протоков, воспаление печени и заболевание почек. Хотя эти признаки могут уменьшиться или полностью исчезнуть при терапии стероидами, ваш врач будет продолжать наблюдать за вами.
Подготовка к встрече с врачом
Если ваш врач подозревает, что у вас может быть аутоиммунный панкреатит, вас могут направить к гастроэнтерологу.
Что ты должен делать
- Помните о любых ограничениях перед назначением. Когда вы записываетесь на прием, обязательно спросите, нужно ли вам что-то сделать заранее, например, ограничить свою диету.
- Запишите любые симптомы, которые вы испытываете, даже если они кажутся не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, в том числе такие вещи, как недавние изменения в жизни или сильные стрессы.
- Составьте список всех лекарств и любых витаминов или добавок, которые вы принимаете.
- Подумайте о том, чтобы взять с собой члена семьи или друга. Иногда может быть трудно запомнить всю информацию, предоставленную во время встречи. Кто-то, кто сопровождает вас, может вспомнить что-то, что вы пропустили или забыли.
- Составьте список вопросов, которые нужно задать своему врачу.
Ваше время у врача ограничено. Вы должны задать своему врачу следующие вопросы об аутоиммунном панкреатите:
- Можете ли вы объяснить мне результаты моего теста?
- Как вы можете быть уверены, что у меня нет рака поджелудочной железы?
- Потребуются ли мне дополнительные тесты?
- Как далеко зашло мое заболевание?
- Вернется ли болезнь после первоначального лечения?
- Нужно ли мне пожизненное лечение для предотвращения рецидива?
- Насколько серьезно повреждение моей поджелудочной железы?
- Какие методы лечения могут облегчить мои признаки и симптомы?
- Каковы потенциальные побочные эффекты каждого метода лечения?
- Какие признаки и симптомы указывают на то, что мое состояние ухудшается и мне нужно записаться на повторный прием?
- На какие признаки и симптомы осложнений следует обращать внимание?
- У меня другие проблемы со здоровьем. Как я могу лучше всего справиться с этими заболеваниями вместе?
- Есть ли какие-либо ограничения, которым я должен следовать?
В дополнение к вопросам, которые вы подготовили, чтобы задать своему врачу, не стесняйтесь задавать вопросы, которые возникают во время вашего приема.
Что может спросить ваш врач
Ваш врач задаст вам ряд вопросов. Ваш врач может спросить:
- Когда вы начали испытывать симптомы?
- У вас есть боль в животе, темная моча, бледный стул, зуд или потеря веса?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что, кажется, улучшает ваши симптомы?
- Что, по-видимому, ухудшает ваши симптомы?
- Были ли у вас эти симптомы раньше?
- Вам когда-нибудь ставили диагноз панкреатит?
- Принимали ли вы какие-либо новые лекарства до того, как у вас появились симптомы?










:max_bytes(150000):strip_icc()/healthcare--woman-in-doctor-s-office-for-check-up--477546355-fff07c2dc68d4f4e8f688cc6785e4f24.jpg)
Discussion about this post